علت درد مچ پا در کودکان
علت درد مچ پا در کودکان
درد مچ پا ,درد مچ پا در صبح,درد مچ پا در شب,درد مچ پا از چیست,درد مچ پا در کودکان,درد مچ پا در بارداری,درد مچ پا بعد از انزال,درد مچ پای راست,درد مچ پا و دست,درد مچ پا ناشی از چیست,علت درد مچ پا در صبح,درد مچ پا صبح,درد مچ پا هنگام صبح,درد مچ پا در اول صبح
توضیحاتی در مورد درد مچ پا
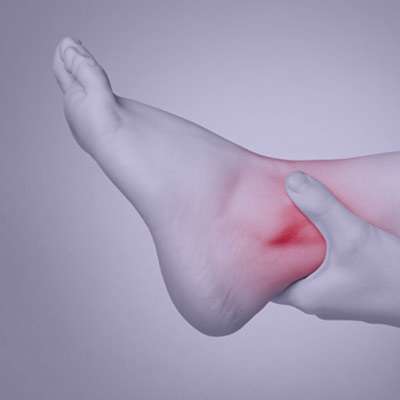
مچ پا دارای مفصل لولایی است و قسمتی است که پا و ساق پا به هم می رسند. این بخش از سه استخوان تشکیل شده است: درشت نی، نازک نی و تالوس. مچ پا توسط شبکه ای از رباط ها و تاندون ها احاطه شده است. معمولا فشار زیادی به مچ پا وارد می شود و به همین دلیل تا حد زیادی مستعد آسیب دیدگی و جراحت است. گاهی اوقات حتی جزیی ترین جراحات، می تواند منجر به درد مچ پا (مچ درد) یا منجر به درد ساق پا شود. در برخی موارد، درد مچ پا نیاز به رسیدگی سریع دارد، به همین دلیل به محض این که درد مچ پا با سایر علایم مثل ورم، کبودی و عدم توانایی راه رفتن همراه بود، باید به پزشک مراجعه کنید اقدامات درمان درد مچ پا انجام شود. درد مچ پا اغلب به دلیل بروز شکستگی یا پیچ خوردگی مچ پا ایجاد می شود و اغلب با تورم و کبودی همراه است. در صورت بروز هر آسیب مانند پیچ خوردن پا که ایجاد درد کند، (حتی درد جزئی)، باید به پزشک متخصص مراجعه کنید. درد مچ پا ممکن است بسیار شدید و یا خفیف باشد و یا ممکن است هنگام بلند کردن جسمی سنگین راه رفتن و یا هنگام دویدن احساس درد کنید. درد مچ پا همچنین می تواند نشانه ای از عفونت و یا یک بیماری خاص باشد و یا ممکن است فرد در اثر ورزش و فعالیت نامناسب دچار پارگی تاندون مچ پا شود.که در ادامه به بررسی علائم و علل درد مچ پا می پردازیم.
علت درد مچ پا
درد مچ پا می تواند به علت التهاب یکی از مفاصل مچ پا باشد، اما به طور معمول درد مچ پا ناشی از مشکل در رباط های مچ پا است.علل شایع درد مچ پا عبارتند از : ضربه به مچ پا، یا پیچ خوردگی مچ پا التهاب ناشی از نقرس آرتروز یا استئوآرتریت آرتریت روماتوئید یا روماتیسم نقرس کاذب التهاب ناشی از بیماری پسوریازیس سندرم رایتر عفونت مفاصل مچ پا
درمان خانگی درد مچ پا
– به درد مچ پا اهمیت دهید. در قدم اول می بایست به مفصل دردناک استراحت داده شود، لذا آن را حرکت ندهید. – گاهی برای آسیب ندیدن مچ پا در اثر حرکت یا ایستادن، لازم است آن را آتل گرفت. – در صورت وجود التهاب در مچ پا، دستور دارویی پزشک معالجتان را به دقت مراعات کنید. – با کاهش درد مچ پا به تدریج فعالیت های خود را آغاز کنید. – ورزش های مچ پا را روزی چند بار انجام دهید تا به آمادگی قبلی برسید.
درد مچ پا در صبح
آقایی ۴۵ ساله است که هر روز صبح پس از بیدار شدن از خواب هنگامی که پاهایش را روی زمین میگذارد تا از روی تختخواب بلند شود، ناگهان درد شدیدی را در پاها و بخصوص قسمت مچ پا احساس میکند. به همین علت مجبور است چند دقیقهای در حالت ایستاده به دیوار تکیه دهد تا بتواند به آرامی راه برود. این وضعیت صبحها شدت بیشتری دارد و در طول روز با از سرگیری کار و فعالیت روزانه از شدت آن کاسته میشود. از آنجا که این موضوع موجب نگرانی بیمار شده، به پزشک مراجعه کرده تا راهکار مناسبی برای حل این مشکل بیابد.با توجه به شرح حال بیمار میتوان این وضعیت را ناشی از ایجاد اختلال در خونرسانی از بخشی از بدن به بخش دیگر دانست. به نظر میرسد علائم و نشانههایی که بیمار از آنها صحبت میکند، موقتی باشد که بیمار تنها هنگام بیدار شدن از خواب پس از تغییر وضعیت از حالت خوابیده به حالت ایستاده با آن مواجه میشود. البته این علائم میتواند طیف گستردهای از عوامل مختلف مانند کاهش گردش خون در نتیجه تحرک نداشتن تا عوامل جدیتر مانند آسیبدیدگی عصبهای حرکتی را دربرگیرد. در حقیقت کاهش حجم خون در گردش یکی از سادهترین و ابتداییترین عللی است که موجب میشود، فرد هنگامی که پس از چند ساعت بیتحرکی ناگهان فعالیت روزانه را آغاز میکند، با درد و ناراحتی در پاها مواجه شود. اکسیژن مورد نیاز قسمتهای مختلف بدن از طریق گردش خون تامین میشود و چنانچه به دلیل ثابت ماندن اعضای بدن، بیحرکتی یا تحت فشار قرار گرفتن اعضا برای مدت زمانی نسبتا طولانی اکسیژن کافی به آنها نرسد، بیحس میشوند و هنگام تغییر وضعیت درد شدیدی احساس شود. گاهی نیز کمبود برخی ویتامینها و مواد معدنی موجب بروز عوارض مشابه میشود. افزایش وزن و نداشتن تحرک کافی نیز میتواند به مفاصل زانو، مچها و همچنین مفصل ران که وزن بدن بر آنها تحمیل میشود، فشار زیادی وارد کند که در این صورت فرد هنگام ایستادن درد شدیدی را در این مفاصل احساس میکند. در چنین شرایطی، انجام فعالیتهای ورزشی طبق یک برنامه زمانبندی شده مشخص میتواند تا حد زیادی عوارض و پیامدهای ناشی از آسیبدیدگی مفاصل را کاهش دهد.
درد مچ پا در شب
اصول چهارگانه را رعایت کنید. استراحت، گذاشتن متناوب یخ در طول روز بر روی آن، بستن با بند کشسان، و گذاشتن بالش در زیر پا بهترین کار برای تسکین درد ساق است. استراحت مطلق و بلند کردن پا به کاهش تورم و سنگینی همراه با واریس کمک میکند. مسکن بخورید. داروهای بدون نسخه ضدالتهابی مثل آسپیرین و ایپوبروفن درد و تورم ناشی از آسیبدیدگی یا واریس ساق را کاهش میدهند. پیادهروی کنید. گرچه راهرفتن باعث لنگیدن متناوب میشود، پیادهروی اولین قدم در درمان آن است. باید تا آنجا که تحمل درد را دارید راه بروید و آنگاه بایستید. هر روز کمی بیشتر و مسافت طولانیتری راه بروید. ناراحتی بهتدریج کاهش خواهد یافت. سیگار نکشید. مبتلایان به لنگیدن متناوب باید سیگار را ترک کنند. چون سیگار باعث سخت سرخرگی شده و جریان خون را کم میکند. پا را گرم کنید. گذاشتن بالشتک گرم، نه داغ، درد واریسهای سطحی را کم میکند. گرما را برای آسیبدیدگی تازه بهکار نبرید، چون التهاب آن را تشدید میکند و التیام را به تأخیر میاندازد. جوراب واریس بپوشید. با تجویز پزشک جوراب واریس مناسب بپوشید تا جریان خون کافی شود و درد ناشی از نارسائی سیاهرگی تسکین یابد. عمل جراحی کنید. برداشتن سیاهرگ آسیبدیده نارسائی شدید سیاهرگی را برطرف میکند. داروهای ضد انعقاد نیز مفید است. تسکین درد شدید نارسائی سرخرگی با روشهائی مثل استفاده از بالون برای بازکردن رگ یا جراحی آن انجام میشود./خ-ش
درد مچ پا هنگام راه رفتن
پیادهروی کنید. گرچه راهرفتن باعث لنگیدن متناوب میشود، پیادهروی اولین قدم در درمان آن است. باید تا آنجا که تحمل درد را دارید راه بروید و آنگاه بایستید. هر روز کمی بیشتر و مسافت طولانیتری راه بروید. ناراحتی بهتدریج کاهش خواهد یافت.
درد مچ پا از چیست
در طول معاینه فیزیکی، پزشک وضعیت مچ پا را بررسی کرده و به مچ پا و سایر مفاصل اطراف آن که ممکن است با مشکل مواجه شده باشند، دست می زند. در این حالت پزشک به دنبال نقاطی خواهد بود که دچار ناراحتی، درد یا ورم شده و نیز نشانه هایی را دنبال می کند که می تواند نشان دهنده آسیب دیدگی مفصل باشد. در این حالت بر اساس یافته های مربوط به سابقه مشکل و معاینات انجام شده، پزشک ممکن است از بیمار بخواهد آزمایش های خاص و تصویر برداری از مچ پا به منظور کمک به تشخیص انجام شده یا تایید آن انجام دهد.
درد مچ پا در کودکان
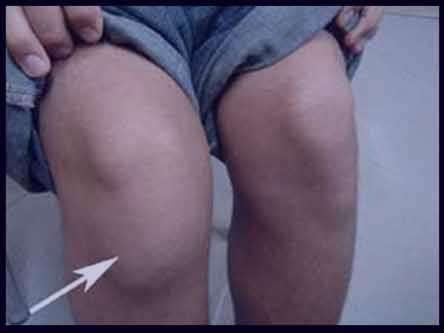
اگر شب هنگام کودک شما از درد در ناحیه ساق پا ویا ران ها احساس درد یا ناراحتی داشت واز شما خواست تا پا های او را ماساژ دهید،از این کار امتناع نکنید وبه در خواست کودک خود عمل کنید.ممکن است این دردها ناشی ازدردهای معروف به” درد رشد “(growing pain ) باشد.درد های رشد دردهایی هستند که در بعد از ظهر وهنگام شب اتفاق می افتند.این مشکل معمولا در کودکان 3تا 12 سال مشاهده می شود.وبه خصوص در دو گروه سنی 3-5 سال و8-12 سال شایعتر است.حدود %25 تا 40% کودکان در این رده سنی دچار این درد ها می شوند.شدت این دردها با توجه به آستانه درد ومیزان تحمل ذاتی درد ، در بچه ها با هم متفاوت است.درد رشد اگر چه معمولا شدید نیست اما ممکن است گاهی بچه را از خواب بیدار کند.این درد با ماساژ معمولا تسکین پیدا میکند وتا صبح برطرف میشود.باید گفت کودکی که دچار درد رشد است ، هرشب این دردها را تجربه نمی کند بلکه ماهیت این دردها بصورت راجعه داست، دردهایی که می آید و می رود. ممکن است کودک همزمان با درد در ناحیه پاها ، از درد شکم ویا سر درد هم ناراحت باشد . درد رشد در قسمت عضلات پا حس می شودو مفاصل دردناک نیستند.همچنین تورم ، قرمزی و گرم بودن در ناحیه مفاصل وجود ندارد.در کودکان فعال وپر تحرک به خصوص در پایان یک روزپر فعالیت با تحرکاتی مانند دویدن یا پریدن زیاد ویا بالا وپایین رفتن زیاد از پله ها در طول روز اتفاق می افتد.در دختر بچه ها کمی شایعتر از پسر بچه هاست.در کودکان با مفاصل شل و انعطاف پذیر بیشتر از سایر ین مشاهده می شود.همچنین سابقه فامیلی تا حدودی در ایجاد این مشکل دخیل است.
درد مچ پا در بارداری
هر خانوم بارداری ممکن است در دوران بارداری با مشکلاتی مواجه شود که برخی از آنها کاملا طبیعی هستند و علت اصلی آنها تغییرات بدن شما به علت سازگاری با رحم بزرگ و تغییرات هورمونی است. گاهی این مشکلات برای مادر آزار دهنده میشوند و حتی ممکن است باعث مختل شدن زندگی عادی روزمره در مادر شود.یکی از شکایات شایع خانمهای باردار، مشکلات پیش آمده در پاها میباشد که گاهی با رعایت چند اصل ساده میتوانید باعث بهتر شدن یا از بین بردن این مشکل شوید.انقباض ناگهانی و دردناک عضلات ساق پا ممکن است در دوران حاملگی و مخصوصا هنگام شب اتفاق افتد که علت آن کم شدن جریلن خون در پاها به علت بزرگ شدن رحم یا فشار روی اعصاب پا است .هم چنین کمبود کلسیم میتواند این مشکل را تشدشد کند.خانم باردار باید هر روز غذاهایی که سرشار از کلسیم است مانند شیر و سایر لبنیات مصرف کند. از ایستادن یا نشستن طولانی مدت، به صورتی که پاهایتان را روی هم انداخته اید، خودداری کنید. در طول روز و چند بار قبل از خواب عضلات پشت ساق پا را بکشید. در حالیکه نشسته اید، یا در حال تماشای تلویزیون هستید، و یا دارید شام می خورید، مچ پا را بچرخانید و انگشتان پاهایتان را تکان دهید. هر روز کمی قدم بزنید، مگر آنکه پزشک، شما را ازفعالیت منع کرده باشد. سعی کنید خیلی خود را خسته نکنید. به پهلوی چپ دراز بکشید تا جریان خون پاها بهتر باشد. مایعات به اندازه کافی مصرف کنید. قبل از خواب یک وان آب گرم بگیرید، چون به شل شدن عضلات کمک می کند. شواهدی دال بر این مسئله وجود دارد که مصرف قرص های کمکی حاوی منیزیم، به علاوه ویتامین های زمان حاملگی ممکن است سودمند باشند.به هر حال قبل از مصرف هر داروی تکمیلی با پزشک خود مشورت کنیید.
درد مچ پا و دست
درد همواره برای بدن زنگ خطر است و با این که گاهی زندگی را دشوار و طاقتفرسا میکند، اما نشانه خوبی است برای فهمیدن این که چیزی در درونمان تغییر یافته و باید حواسمان بیشتر به خودمان باشد. یکی از انواع دردهایی که غالبا به دلیل کهنگی حالت مزمن دارد، «فیبرومیالژیا» یا دردهای اسکلتی ـ عضلانی است که حدود پنج میلیون آمریکایی از آن رنج می برند. بیشتر پزشکان، این بیماری را از طریق معاینه و مشاهده علائم و آزمایش های جسمانی تشخیص می دهند. بیماران مبتلا به این درد، اغلب از درد و احساس سفتی در عضلات و ماهیچه های خود رنج می برند و معمولا در آزمایش های اشعه ایکس یا بسیاری از تست های آزمایشگاهی قابل شناسایی نیست. «فیبرومیالژیا» به مفاصل و اندام ها آسیب نمی رساند، اما دردهای دائم و خستگی ایجاد می کند که تأثیر بسزایی بر کیفیت روند زندگی افراد دارد. در واقع این بیماری، طیفی از دردهای اسکلتی – عضلانی را شامل می شود که عموما با خستگی، خواب آلودگی، مشکلات حافظه و خلق و خو همراه است. محققان باور دارند این بیماری با تأثیر بر چگونگی پردازش سیگنال های درد در مغز افراد، احساس درد را تشدید می کند. علائم آن اغلب به دنبال آسیب جسمانی، عمل جراحی، عفونت یا استرس روانی خاصی ایجاد می شود و گاهی نیز بدون هیچ نشانی بروز می یابد.
علت درد مچ پا و دست
درد مچ دست معمولا در اثر سندرم تونل کارپال به وجود می آید. دیگر علل آن ممکن است شامل آرتروز، آسیب های(مثل شکستگی، در رفتگی و نیمه در رفتگی) و نقرس باشند. به دلیل این که بسیاری از عوامل می توانند باعث به وجود آمدن درد مچ دست شوند، تشخیص علت دقیق آن ممکن است دشوار باشد. با این حال، تشخیص دقیق پیش نیاز یک درمان مناسب است.برای بسیاری از موارد آسیب دیدگی مچ پا، اقدامات خود مراقبتی می توانند بسیار موثر باشند. برای مثال در این زمینه می توان از موارد زیر نام برد: استراحت: کاهش فشار بر روی مچ پا تا حد ممکن و استراحت دادن به مچ در هنگام انجام فعالیت های عادی. یخ درمانی: گذاشتن یخ یا کیسه محتوی مواد غذایی یخ زده بر روی قوزک به مدت 15 تا 20 دقیقه برای سه بار در روز. کمپرس: استفاده از یک بانداژ برای بستن مچ پا و کاهش ورم ایجاد شده. بالا نگه داشتن: بالا نگه داشتن پا به منظور کاهش ورم و التهاب. مصرف داروهای مسکن: مصرف داروهایی مثل ایبو پروفن (آدویل، موترین IB) و ناپروکسین (آلیو) می تواند به کاهش درد و بهبود علائم مشکل کمک موثر نماید. حتی در مواردی که بهترین اقدامات مراقبتی توسط بیمار انجام می شود، باز هم ممکن است مقداری ورم، سفتی یا درد ایجاد شود و این علائم بطور خاص در هنگام بیدار شدن از خواب یا پس از انجام فعالیت برای چند هفته در مچ پا مشاهده می گردد.
دعا برای درد مچ پا
سالم بن محمد شکایت کرد به حضرت صادق (ع) از درد ساق پا و گفت : این درد مرا از همه کار عاجز کرده است ، فرمودند این ایه را هفت مرتبه بر ان موضع بخوان وَ اتلُ ما اُوحِیَ اِلَیکَ مِن کتابِ رَبَّکَ لا مُبَدِّلَ لِکَلِماتِهِ وَ لَن تَجِدَ مِن دُونِهِ مُلتَحداً
درد مچ پا
مفصل مچ پا محل اتصال استخوانهای ساق پا با کف پا است. ما با این مفصل میتوانیم کف پای خود را به سمت بالا و پایین حرکت دهیم. تصور عمومی این است که مچ پا از مفصل مچ و ناحیه آناتومیک در بالای پا تشکیل شده است از آنجا که تاندونها و رباطها دارای منابع خون بسیار ناچیزی هستند، مدت زمان بهبودی آنها طولانی خواهد شد. اما تزریق پی.آر.پی منجر به تجمع مقادیر فراوان پلاکت در محل آسیب دیده میشود. پلاکتهایی که دانههای خود را از دست دادهاند (دگرانوله شده) چندین فاکتور رشد و سیتوکین را آزاد میکنند که باعث تحریک یک یا چند مرحله از بازسازی بافت آسیبدیده میشود. در این روش، خون از بدن خود شما گرفته شده و به منظور تفکیک پلاسما (مایع جدا شده در بالا) و محصولات خون (تهنشین شده در پایین) سانتریفوژ میشود. پلاسمای جدا شده برای انجام یک تزریق استریل نگهداری میشود. این مایع بعداً در یک محیط استریل به محل آسیب دیده برای کاهش درد، تزریق خواهد شد. یک سونوگرافی توسط پزشک برای پیدا کردن محل واقعی آسیب انجام میشود. این تزریق موجب تشکیل لخته خون شده و به دگرانولاسیون پلاکتهایی که عوامل رشد را در محل آسیب آزاد میکنند، کمک میکند. این فاکتورهای رشد به سایر سلولهای خون (مونوسیتها، نوتروفیل، فیبروبلاست) متصل شده و به درمان آسیبدیدگی کمک میکنند.معمولاً معاینه کامل اوبژکتیو و سوبژکتیو توسط یک فیزیوتراپیست برای تشخیص علت درد مچ پا کافی است. غالباً انجام آزمایشاتی مانند اشعه ایکس، سونوگرافی، MRI، CT اسکن و یا اسکن استخوان برای تشخیص قطعی و مردود شدن احتمال آسیبهای دیگر (به ویژه شکستگی) مورد نیاز است.
بیشتر بخوانید : درد مچ دست راست ♥ سوزش کف پا علتش چیست ♥ التهاب کف پا از چیست ♥ درد استخوان جلوی ساق پا
- ۰ نظر
- ۱۷ مهر ۹۷ ، ۲۰:۰۵